待望の「病院長インタビュー」がスタートいたしました。
記念すべき病院長インタビュー第一回目をお受けいただいた四津院長に心より感謝いたします。
原宿リハビリテーション病院は、東京の中心「原宿/表参道」に位置します。

心臓外科医として
原宿リハビリテーション病院の院長になられた経緯を教えてください。
四津:私は心臓外科の医師でした。
長い間、心臓外科の手術をしていましたが、その当時は、手術後、患者さんが、ご自宅に退院されると、その後どういう生活をされているのか、今ほど気にかけていなかったと感じます。
当時は、急性期の手術をするという部分にフォーカスしていました。
長年、心臓外科の第一線を走り続け、いよいよ定年退職となった頃、心臓以外の疾患も含め、急性期治療を受けた後の患者さんについて、自分の残った人生、改めて勉強してみたい、そこから今一度学びたいという意欲が湧いてきました。
もう一つは、母が74歳で脳出血で亡くなったことです。
当時、私は心臓外科医でありながら、母には何もしてあげられなかった。
今でも後悔しておりますが、忙しいことで聴診器一つ当ててあげられなかった。
医者でありながら、自分の母親に医者らしいことが出来なかったという思いが残り、今でも胸が痛みます。

母は、脳出血で倒れましたが、ただじっとベッドの上で寝ていました。
当時はリハビリと言っても、今のようなリハビリテーション病院もありませんでしたし、施設も限られていました。
必然的に、急性期の治療が終わると、別の病院に行くことになります。
それも非常に遠い郊外に行き、気軽に母の様子を見舞うことはできませんでした。
リハビリも十分には行われず寝たきりで亡くなりました。

その当時のことを思うと、今のリハビリとは全く違います。現在、脳血管疾患のリハビリは、すぐに体を動かし、車イスをなるべく使用しないという傾向にあります。
母のことを思い出しつつ、この仕事を選んで良かったと思います。
知識と経験を活かし、次のステージへ
心臓外科の権威であった先生が、新たな分野を一から学ばれるということになったのですね。
四津:それほど新しい分野という訳ではありませんでした。
入院されている患者さんは、脳障害で入院されても、心臓に疾患を抱えていたり、血圧が高いという患者さんも多くいらっしゃいます。
よって、心臓外科の知識というのは随分と役に立ちました。
リハビリを行うにしても、全身管理の知識のもとにリハビリを考えながら実施することができます。
心臓外科医であった知識が大変役に立っています。

自らの道を決めた瞬間
医学部にご進学され、心臓外科医を目指された動機を教えてください。
四津:私が医学生の当時は、悪性疾患(がん)が注目を浴びていました。
がんを何とかしたいという気持ちが強く、今思うと心臓外科という方面はそれほど意識していませんでした。


ところが、医学部を卒業する間際に、実際の様々な診療科を回ることになります。
その時に「心臓」に出会いました。
心臓は、精巧な筋肉(心筋)の塊で、身体の中で唯一自分で動く臓器となります。
脳も肝臓もダイナミックに動く臓器ではないのです。心臓は、自動能を持って規則正しく拍動するポンプなのです。
自分で動く心臓を不思議でもあり、キレイで美しいと感動しました。
心臓がお好きだということが伝わってまいります。

アメリカ留学
心臓外科医時代の思い出に残るエピソードはありますか。

四津: いろいろなことが頭に浮かびますが、私が当時アメリカに留学していたダラスで、心臓移植のレジデントをしていました。
ドナーを小型ジェットでハーベストに向かいます。
脳死の体から心臓は、臓器の中でも最後に採取することになっています。
ドナーが現れると、腎臓や肝臓など様々な臓器を医師達が採取して、最後に心臓が待っています。
心臓を採取し、心筋保護液に入れて、飛行機で移植を待つ患者さんの元へ帰り移植を実施する。
すると、移植された心臓が動き出し、患者さんは元気で退院していきます。この流れと言いますか、当時脳死移植がない日本では想像のつかないこの心臓移植医療に少なからずショックを受けたものでした。
一つの流れにドラマがあるということに感激いたしました。
日本の現状から見出した道
日本に戻られてから、移植が進んでいない現状に、何か思われることはありましたか。

四津:当時まず臓器移植を実施するには、これまでの“死の定義”を“心臓死”から“脳死”に変える社会的なコンセンサスの確立が必要でした。
「死の判定 新たな一石 脳死状態で腎移植」朝日新聞、1982年(昭和57)9月11日付、朝刊第1面見出し
その壁が一番大変でしたね。
また高額な費用がかかります。
慶應大学病院が単独で行うには、荷が重いことは事実でした。
そうした中で、今の状況でより多くの患者さんに貢献出来ることはないかと考えました。
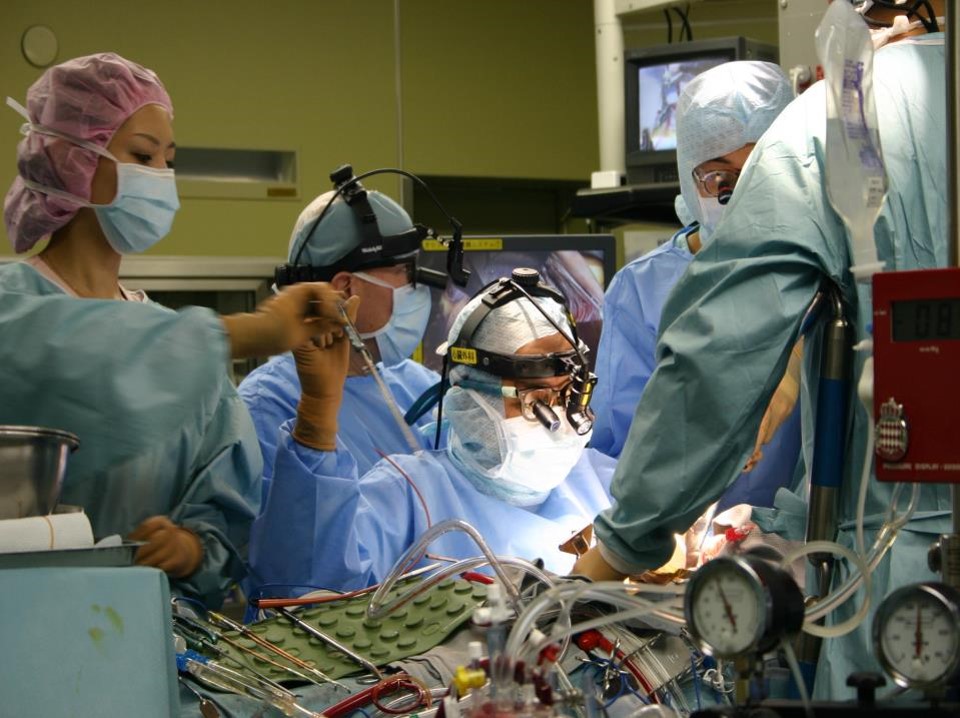
そこで、アメリカで習得してきた低侵襲心臓手術―小さな傷で手術する方法―これを日本で広めようと決意しました。
一般的な心臓手術は、開胸手術と言って、大きく胸の前を切開します。
すると、術後、洋服では隠しきれないし、子供であればプールに入る時など気にしなければなりません。
それでは心臓は治せても、術後の生活に支障をきたすことになります。
それを解決するため、当時はこの術式を実施する医師が少なかったので、ライブデモンストレーションという、多くの医師の前で解説をしながら手術をするということも実施いたしました。
今でもパイオニアとして貢献出来たかなと思っています。
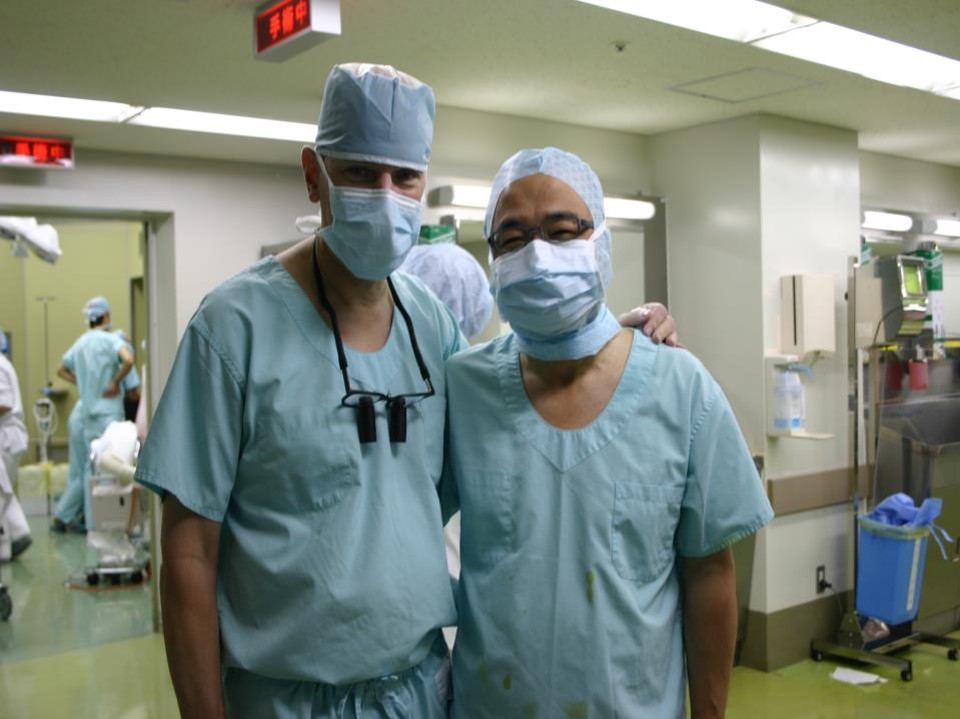
全国から心臓外科の医師が集まるのですね。
四津:全国の医師に案内を送りました。
病院の大会議室で手術中の画像を大型スクリーンでモニターしていただき、手技を一つ一つ解説しながら手術を進めました。
この術式は、今では随分広がり、普通の術式になりました。貢献出来たと思っています。
伝える心
心臓外科のドクターとして、最新の技術のみならず、術後における心のケアも伝承されていらっしゃったのですね。
四津:リハビリの仕事にも繋がってきていると感じます。
リハビリの仕事は、人間が好きでないと出来ません。
入院している患者さんの平均年齢は76歳ぐらいです。様々なことを患者さんから学び、自分が生かされているという気がしています。

先生の、優しいお人柄が伝わってきますし、常に患者さんを大切にされてらっしゃいますね。
無いものは作る
幼少期はどのようなお子さんだったのでしょうか。
四津:子供の頃、トランジスタラジオというものがありまして、それを分解して壊したりすることが好きでした。
その頃から外科的なことは好きだったかもしれません。
医師になってからも、手術の器具を自分で作ったりすることも好きでしたね。
小さな傷の手術を実施する際、手術道具がまだ開発されておらず「この手術をするには、これが必要だろう」と考え、自分で作ったりしていました。
後編に続く
Interview team




